新型コロナウイルスは欧米を中心に猛威を振るっている。しかしなぜか、BCG接種を行っているアジアの国々では、欧米ほどの急激な感染の蔓延は見られない。BCGまたは結核菌がこのウイルスに対する抵抗性を与えていると言われている。これを、免疫力の面から考えてみる。
1.感染の広がり
昨年(2019)12月頃に中国武漢で始まった新型コロナウイルス(COVID-19)の感染は、わずか1ヶ月ほどで中国国内の感染者が1万人を超えた。その1ヶ月後には、感染は近隣諸国だけでなくヨーロッパやアメリカにまで瞬く間に広がってしまった。ヨーロッパの国々やアメリカでは、感染者/死亡者の爆発的な増加(オーバーシュート)が起こり、4月22日現在では、全世界の感染者数は250万人をはるかに超え、死者数は20万人に迫ろうとしている。
SARS(2002-2003)、MERS(主に2014-2015)もやはり新型コロナウイルスで、この時も世界中に緊張が走ったのであるが、すごく恐れられた割には比較的早期に終焉させることができたのであった(SARS:感染8,096人、死者916人。MERS:感染2468人、死者851人)。しかし今度の新型は、SARS、MERSよりもはるかに悪性のようである。
欧米での感染拡大はすさまじく、多くの国で外出禁止の処置がとられている(ロックダウン)。感染拡大の速さ、死亡率の高さ(ヨーロパの国々では10%に近い)から、中世時代のペストや1917-1918年のスペイン風邪に匹敵するものではないかとも考えられている。さらには、“第三次世界大戦”だとか“文明の崩壊をもたらす”などの表現まで見られる。
旧い時代には人口が少なく、また人の交流も少なかったので、1つの感染症が世界中に広がるいわゆるパンデミックというのはほとんど無かったのだが、ある地域で大多数の人が亡くなる事態(エンデミック)は数限りなく起こっていた。ジェット旅客機で大量の旅行者が世界を行きかう現代では、パンデミックが起こる可能性は格段に高くなっている。ただし、多くの既知の病原微生物に対しては全世界でワクチン接種が実施されており、また必要に応じてワクチン接種や薬剤治療が可能なので、あまり心配する必要はない。インフルエンザウイルスは時々新型が現れるので、場合によってはパンデミックになる恐れがあるのだが、比較的短期間でワクチンをつくることが可能で、また薬剤もそれなりのものがある。この度の新型コロナウイルスが怖いのは、悪性度が高いだけでなく、ワクチンも治療薬も無いからである。
2.避けて持ちこたえる
ワクチン開発には、最速でも1-1.5年はかかる。特効薬を開発するにはもっと時間がかかる。既存の薬品の中に少し効果があるものが見つかっていて試験的には使われているのだが、感染の蔓延を防ぐほどのものは無い。少なくとも1-1.5年間は、ワクチンも特効薬も無い状態で耐え抜かなくてはならない。今できることはと言えば、ウイルスから物理的に離れることだけかもしれない。すなわちマスク、手洗い、うがいであり、また最近提唱されているいわゆる3蜜(密閉、密集、密接)をさけることである。
欧米ほどではないが、わが国でも感染は確実に広がっており、すでに感染者は10,000人を超え、死者は200人を超えている。適切な対策が取られなければ、わが国での死者は40万人に達するという計算結果も公表された。現在すでに医療崩壊の危機が言われているのだが、40万人の死者を出す事態になれば感染者は1,000万人を超えることになり、“文明の崩壊”も現実味を帯びてくるかもしれない。これは少しオーバーな話だと思うが、いかがだろう。
3.日本(アジアの国)では感染の広がりは緩やか
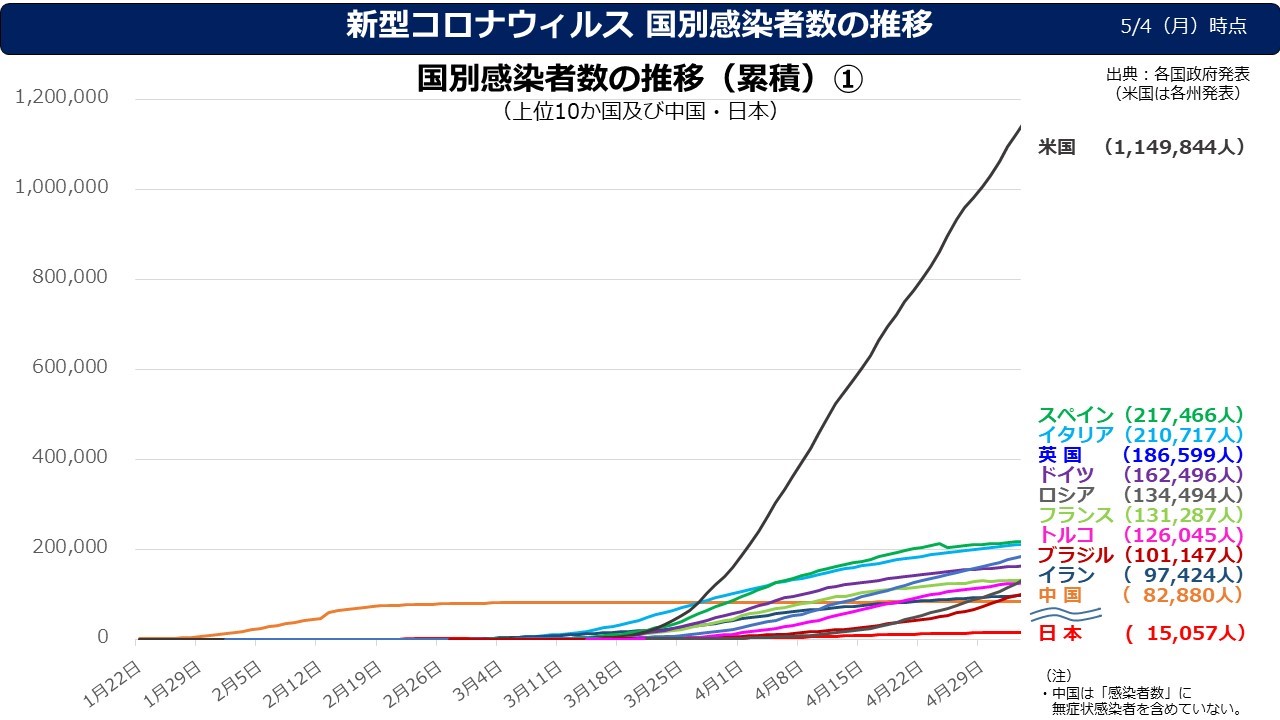
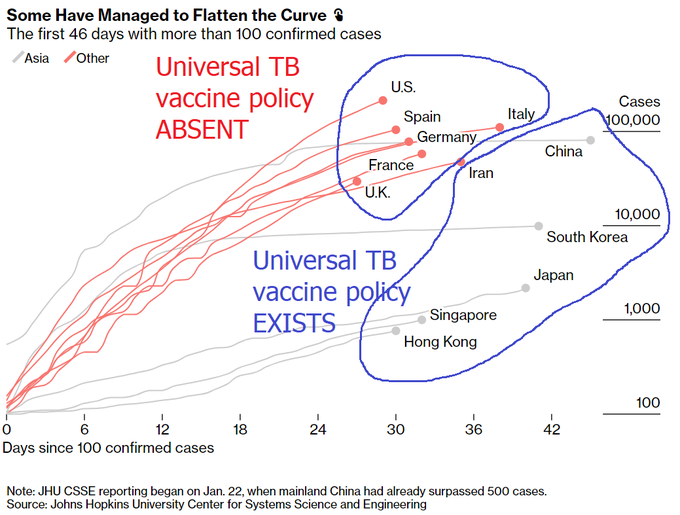
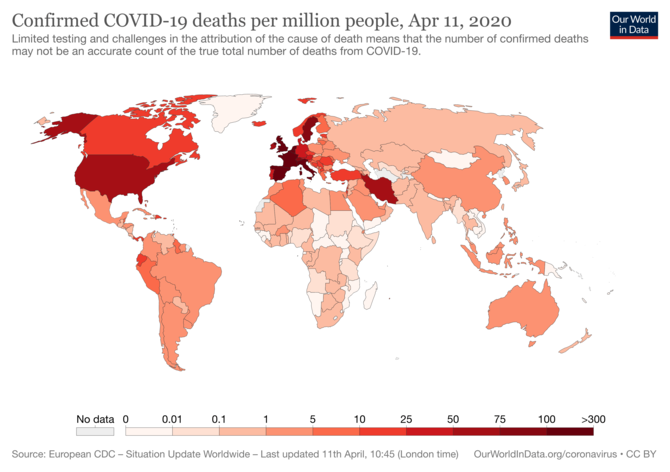
米国では感染者が100万人に達し、ヨーロッパの主要国でも軒並み10万人を超えている(図1)。死亡者は1万人を超えている国が多い。対してアジアの国々では、感染者はその1/10以下で死者は1/30程度である(図2に100万人あたりの死亡者数の分布が示されている)。中国も、たしかに感染者/死亡者は多いのだが、100万人あたりの数で言えば他のアジア諸国なみである(データをそのまま信じるとしての話)。このアジアと欧米との大きな違いは、何に起因するのだろうか。違いの原因として、2つのことが言われている。
① 1つは、ウイルスタイプの違いによるというものである。中国で感染が始まった時の最初期のウイルスタイプ(タイプA)から2つのタイプ(B、C)が生じたという。Bがアジアの国々に広がり、Cが欧米に広がったという。BはAよりも少し感染力が弱いと考えられている。これが事実なら、アジア諸国はラッキーだったということになる。弱毒タイプのウイルスは、少しばかりワクチンに似ているからだ。欧米に伝播しているタイプの数十分の1の死亡率で維持できているうちに多くの人が耐性を獲得すれば、被害が少なめにおさまると期待できる。
しかし、欧米からCタイプの伝播がすでに始まっているという話もある。この感染経路を重点的に阻止することが重要だろう。
② 2つ目は、BCG(結核の予防ワクチン)接種がこのウイルスに対する抵抗性を付与しているのではないかという指摘である。アジアの国ではBCG接種を行っているのに対して、ヨーロッパのほとんどの国では現在では行っていない。アメリカ、オーストラリアなどでは、もともと国民全員に接種するという制度が無いらしい。そして、アジアの国々では新型コロナウイルスによる感染/死亡がはるかに少ないという事実がある(上述)。このことはネットにも書かれているし、テレビでも伝えられているのだが、感染対策等に関する公式の発言で考慮されることはない。
③ 感染の広がりが緩やかな理由は、少なくとも日本などいくつかの国では、あと1つあると思う。日本のことで言えば、インフルエンザはもちろん、普通の風邪でも、他人に移さないようにマスクを付ける。多くの人が手洗いやうがいなどを日常的にやっていて、身辺を清潔に保つ習慣がある。家に土足で上がることもない。欧米人のように、握手したり抱き合ったりということは、普通にはやらない。こういう習慣が、ウイルスの伝播速度を緩やかにしている可能性はある。
4.結核菌の感染が続く国
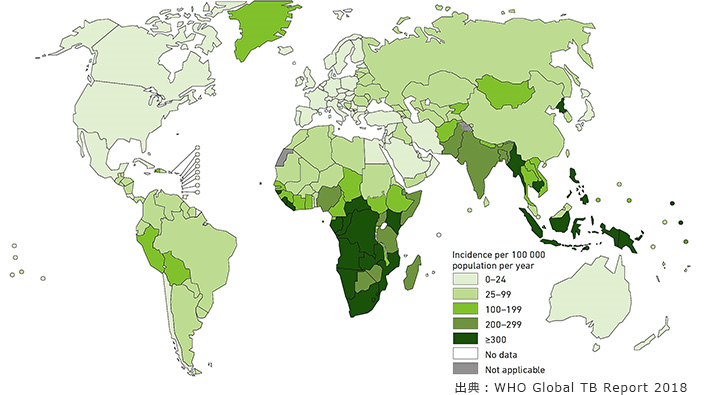
結核は現在でも主要な感染症の1つである。2017年に全世界で新たに感染した人は1,000万人で、そのうち160万人が死亡している。図3に見られるように、結核菌感染はアジア、アフリカ、南米に多く、欧米では少ない。BCG接種がアジア、アフリカで継続されているゆえんである。現在のわが国の感染者数は、アジアとしては少ない方であるが、それでも毎年20,000人ほどが感染し、2,000人ほどが死亡する。アジア、アフリカの国々では結核菌を排出している人が一定数いて、私たちはスーパーマーケットや電車の中で時にはこれを吸い込んでいるのではないだろうか。何年かに一度は軽度に再感染して(発病ではない)、免疫が更新されていると考えてよいだろう。
BCG接種を行っている国すなわち結核患者が多い国では新型コロナウイルスの感染者/死亡者が少ないということは、図2と図3を見比べれば明らかである(図4も参照)。ここには何らかの因果関係が有りそうだが、それを証明するとなると簡単ではない。しかしBCG接種または結核菌の感染が、人間の免疫機能あるいはこのウイルスに対する抵抗性を強化する方向に動かすということはあり得る。このことに関する簡単な説明はネットで見ることもできるのだが、少し簡単すぎて全体像が分かりにくい。かといって詳しく説明すると、もっとわからなくなったと言われそうでもある。感染を理解するには、免疫のメカニズムに対する知識が必要なので、どうしても難しくなる。そこで、感染とそれに対する免疫反応を、少し物語的に書いてみようと思う。
5.コロナウイルスが体に入る(3人の例)
①普通の人(免疫になっていない人)
新型コロナウイルスはインフルエンザウイルスなどよりかなり小さいらしく、気管、気管支、細気管支、肺胞道を経て、肺の奥まで進んで肺胞(左右の肺に5億個ほどある)にまで達することができる。肺胞に達したコロナウイルスは、肺胞の空気に接する部位にある一層の肺胞上皮細胞(酸素を取り込む細胞)の細胞膜にあるACE2という受容体にウイルスのスパイクたんぱくが結合して、細胞の中に侵入し増殖する。感染を受けた細胞は障害を受けるのだが、障害の程度は年齢や慢性の肺疾患などが有るかどうかによって異なる。また肺炎の発症には、食細胞などの免疫系の反応による炎症が関わっている(免疫は両刃の剣という面がある)。
しかし、吸い込まれたウイルスがすべて肺胞まで進むわけではなく、多くは気道の粘膜あたりで捉えられるのではないだろうか。どの部位から入ったウイルスが免疫反応を引き起こすのかということも重要な問題かもしれないが、私はよく知らない。それゆえ以下では、ウイルスが感染する細胞を特定せず、気管あるいは肺の“上皮細胞”として話を進める。
ウイルスは、1個が鼻や喉に入ったら感染が成立するというわけではない。ここでは、1,000個のウイルスを吸い込んだとしよう(この1,000個というのは説明を分かりやすくするための架空の数)。吸い込まれたウイルスたちは気道表面の粘液にとらえられて、繊毛の動きによって喉の方に押し返される。上皮細胞表面にとりつくことができるのは、せいぜい100個だろう。しかしこの100個も、粘液中に含まれている30種類もの抗菌、抗ウイルスペプチドによって90個は殺されてしまい、残った10個が何とか上皮細胞の中に入りこむことができる。10個のウイルスが別々に10個の細胞に入って、子孫を増やし始めたとしよう。しかし、これで感染成功とはいかない。ここから、免疫細胞との戦いが始まるのだ。
ウイルスが感染した細胞はその細胞表面に変化をきたすので、粘膜近辺に多数配置されている食細胞に食べられてしまう。また、NK細胞(ナチュラルキラー)に殺されることもあり、生き残る感染細胞は1個だけということになる。食細胞は、食べた感染細胞の中にあるウイルスを分解して、その破片をT細胞(免疫の主役を務める細胞)に見せる。T細胞は粘膜の近くにも少しは居るが、多くは遠く離れたリンパ節に居るので、食細胞はウイルスの破片をそこまで運んでいくわけである。ウイルスの破片を運んできた食細胞は、細胞刺激分子(サイトカイン)を放出してT細胞活性化のお手伝いもする。感染細胞から流れ出たウイルス抗原は、やはり遠くに居るB細胞(抗体をつくる細胞)に流れ着いて、これを活性化させる。T細胞もB細胞も、実際に活動できるようになるまでには細胞分裂を繰り返す必要があり、それには数日かかる。
一方、食細胞やNK細胞の攻撃に耐えて生き残ったただ1個の感染細胞は、ウイルスの子孫をつくり続ける。つくられたウイルスは、近隣の細胞に次々と感染して多くのウイルスをつくり続け、そのウイルスがさらに多数の上皮細胞に感染して肺炎を起こすことになる。このウイルスの増殖と上記のT細胞またはB細胞の増殖との競争の結果次第で、症状が“ひどい”のか、“軽い”のか、あるいは“何ともない”のかが決まるのである。この3種類の結果の違いが生じるのは、単なる偶然によるのかもしれないし、その人の栄養状態や健康状態などにもよるだろう。
症状が“軽い”人はもちろん、“ひどい”人も多くは回復する。回復した人達には、免疫が成立している。 “何ともない”という状態は不顕性感染と言われるのだが、実はこれが最も多いのである。一般には、不顕性感染の人は感染の自覚がないので、多くの人に移してしまうと言われる。そういう例は確かにあるのだが、大多数の不顕性感染の人はウイルスを伝播することはない。しかもこの人達にも免疫が成立し、回復した人たちと共に感染蔓延の防波堤となるのである。
②免疫が成立している人
過去に同じウイルスに感染して回復したか、あるいはワクチン接種を受けた人への感染を考えてみる。この場合は1.000個では全く太刀打ちできないので、100,000個のウイルスを吸い込んだとしよう。免疫が成立している人の気道粘液中には、微量だがこのウイルスに対する抗体が含まれている。上記の抗ウイルスペプチドも同じく作用するので、99.9%のウイルスがここで排除されるか殺されて、100個が上皮細胞の中に入ることができたと考えよう。この100個がそれぞれ別の細胞に感染すると、100個の細胞がウイルスをつくるようになる。食細胞とNK細胞によって90%が殺されても、10個の感染細胞がウイルスをつくり始める。すなわち、上記の正常人の場合の10倍の細胞がウイルスをつくると想定する。しかし免疫が成立している人では、このウイルスに対応できるT細胞もB細胞も数が多く、しかも活性化と増殖の能力も高くなっているので、10倍多いウイルスにも軽々と打ち勝ってしまう。この感染によって、このウイルスに対する免疫はさらに強化されることになる。
③中程度の抵抗性がある人
普通の人(①)と免疫になった人(②)では、感染抵抗性に大きな差があることを記した。②の場合ほどではないが、感染抵抗性が少し高くなる状況もあり得る。①に書いたことを復習すると、肺の上皮細胞に入りこんだウイルスに対して先ず対応するのは食細胞である。食細胞は、感染で弱っている細胞を食べて消化するとともに、消化/分解したウイルス分子の断片をT細胞に“見せる”。さらに、サイトカインをT細胞に振りかけて活性化させる、ということであった。
ここで検討するのは、食細胞が活性化されている人への感染である。たとえば10,000個のウイルスが気道に入ったとする。①の場合と同様に計算すると、上皮細胞に取り付くのは1%(100個)で、100個の感染細胞の中でウイルスがつくられる。①の人では90%の感染細胞が食細胞に食べられるとしたが、③の人の食細胞は活性が高いので、少し多めに97%すなわち97個が食べられて3個が残るとしよう(注1)。この3個の細胞がウイルスをつくることになる。すなわちつくられるウイルスの数は①の場合より3倍多いのだが、機能が高まっている食細胞は感染細胞をたくさん食べて効率よく消化し、抗原をT細胞の所へ運び、T細胞を強く活性化させ増殖させて免疫抵抗力を高める。
体内でつくられるウイルスの数が正常人の場合より3倍多くても、何とか対応できるようにT細胞、B細胞を準備できるのである。ただしこの人のウイルス抵抗性は、免疫になっている人(②)ほど強くはない。100,000個ものウイルスが来たら、簡単に感染し発病してしまうだろう。
以上、「見てきたようなウソを言う」と言われそうだが、病原ウイルスと免疫との戦いを何となくイメージいただければそれで良いとしよう。
6.結核菌が免疫機能に与える作用
BCG接種が新型コロナウイルス感染に対して何らかの耐性を付与する可能性に関して、日本ワクチン学会は「科学的に確認されていない」としている。「科学的な確認」がないとは、実験的証明がなされていないということだろうか。もしそうなら、今進行中のパンデミックこそが壮大な実験だと言えるのかもしれない。日々報道されるデータから、BCG接種または結核菌感染はコロナウイルスに対する抵抗性と相関していると言えそうである。
動物実験の話をしよう。結核菌が免疫反応を高めることは100年も前から知られている。動物を使う免疫の実験で、強い免疫反応を誘導したい時には、抗原をアジュバント(助剤)と共に注射する方法が取られる。いろんなアジュバントが有るのだが、水と油のエマルジョンに結核菌(死菌)を加えたもの(Freund’s Complete Adjuvant、FCA)は、おそらく最も強いアジュバントとして知られている。マウスにFCAを注射しただけで、自己免疫反応が起こることがある。自己の分子に対してはT細胞もB細胞も反応しないはずなのに、反応が起こってしまうのである。
前項では煩雑さを避けるために言及しなかったが、実はT細胞にはいろんな種類がある。結核菌のアジュバント作用では、食細胞を呼び集めて活性化させるT細胞(Th1)がとくに強く誘導されるのである。上記③は、BCG接種を受けた人または結核菌感染を経験した人(すなわち食細胞が活性化されている状態の人)を想定して書いたのである。
7.わが国の対応は鈍いのか?
わが国では、4月初めあたりから集会や外出等の自粛、接待を伴う一部の飲食店の営業自粛要請などが行われていた。4月7日には政府から緊急事態宣言が出され、東京など7都府県での集会や一部の店舗の営業自粛が要請された。要請は、4月16日には全国の都道府県に拡大された。この緊急事態宣言は、欧米諸国などで行われている罰則を伴うロックダウンほど厳しいものではない。日本政府の対応は甘いと、安倍首相を非難するような意見も見かけられるので、これに少しばかり茶々を入れてみよう。
ニュージーランドのアーダーン首相は、2月3日の時点で中国からの入国を止め、3月19日の時点でロックダウンを行うなど、素早い対応で感染の蔓延を止めたと絶賛されている(日本のメディアではないが)。確かに感染者数も死亡者数も欧米に比べれば圧倒的に少ない。しかし人口当たりで計算すると感染者は日本の2倍強で、死亡者は日本並みである(4月22日現在)。ならば、安倍首相も絶賛されても良いのでは? いや、安倍さんは最近になってようやく、ロックダウンよりはるかにマイルドな緊急事態宣言を出しただけなのに、感染の蔓延をニュージーランド以上に抑えているのだから、アーダーンさんよりももっとすごいと、“超絶賛“されたって良いのではないだろうか?
残念ながらそうはいかないようだ。実はニュージーランドは結核感染が少なく、BCG接種も行っていない。欧米と同じ条件でありながら日本などと同レベルに抑え込んでいるとするならば、アーダーンさんはやはりすごく偉いのかもしれない。しかし私が言いたいのはそんなことではなく、「安倍さんを褒めたたえずにアーダーンさんを褒めたたえている人達は、BCG/結核菌の効果を認めているのだ。」ということである。
・物理的対応は無駄ではない
“お笑い”は、これくらいにしよう。このパンデミックは2年間ほど断続的に続くのではないかという意見も出されている。それが現実に起これば、現在のアジアの国々が享受している感染率の低さも、オーバーシュートまでの時間を少しばかり延ばすだけかもしれない。しかし、その“少し”を可能な限り長く導けば、ワクチン開発に追いつく意味がある。
上記ニュージーランドの例もあるが、台湾の例も参考になる。台湾は中国に最も近く、人の往来も多い。普通に考えれば、このコロナウイルスに関しては世界で最も危険な国だったはずである。しかし4月23日時点の台湾の感染者は427人、死亡者は6人である。人口は2,400万人ほど(日本の1/6)なので、日本よりもはるかに低く抑え込んでいる。台湾では、中国が感染蔓延の状況を秘密にしていた時点から情報を検知していて、早期から対応していたと言われる(注2)。これらの国の厳しい条件下での感染抑制の実績を見れば、わが国も、物理的防御法を駆使することで感染蔓延をかなり先延ばしにできると考えてよいだろう。
・期待していること
一つくらいは根拠のない期待も入れておこう。「コロナウイルスが体に入る(3人の例)」のところで言及したように、不顕性感染者は感染蔓延の防波堤となる。不顕性感染の人の数は、ランダムに選び出した多数の人の抗体検査を行えば推定できる。カリフォルニア州で行われた検査(比較的小人数なので予備検査だと思う)では、コロナウイルスに対する抗体陽性者の数はPCR検査で感染が確認された人数の28-55倍であった。住民の2.8-5.6%を占めるという(注3)。これが60%を超えれば感染の蔓延は終焉すると考えられている。まだ少ないとはいえ、感染が始まってわずか2-3ヶ月の値としては高いと思う。わが国で抗体検査が行われるのが待ち遠しいのだが、まだその動きは見えない(注4)。
感染が始まったのは日本も米国もほぼ同時で、しかもわが国は比較的遅くまで厳重な入国制限を行っていなかった。すなわち、4月2日までは中国を含む諸外国からの旅行者を受け入れていたのである。それゆえに私が期待しているのは、防波堤となる不顕性感染者の数も米国と同レベルに達しているかもしれないということである。
・少しは明るく
BCG/結核菌によるウイルス耐性は一時的な現象であるかもしれないのだが、現時点で日本やアジアの国々ではオーバーシュートに至っていないことは確かである。今の“幸運”をもたらしている状況、条件を冷静に見つめ、また感染を正しく恐れつつ対策を講ずれば、行先は必ずしも暗くはないと思える。道は遠いかもしれないが、明かりを見つめて前に進みたいものである。
桂 義元 2020年4月23日(注5)
注1)架空の数字を並べているところに、97%とか3個とかいかにも姑息な感じだ言われそうだが、免疫抵抗性の微妙なレベルアップを表現するためにあえて選んだ数字であることをご理解いただきたい。
注2)台湾は1月20日には中央感染症指揮センターを立ち上げたという。
注3)ニューヨーク州(人口約2,000万人)でも予備的抗体検査が行われ、感染経験者は270万人(14%)と推定された。この数は感染確認された人数の約10倍(4月24日の夕刊)。
注4)日本では、献血の血液を利用して抗体測定を始めているらしい(4月24日の夕刊)。
注5)5月4日に図1を新しくした。